Jest to choroba uwarunkowana genetycznie, charakteryzująca się osłabieniem ściany naczyń i niewydolnością aparatu zastawkowego. Zewnętrzne objawy żylaków zależą od stadium choroby i mogą wahać się od lekko rozszerzonych, ale dobrze wyprofilowanych naczyń po duże węzły w kształcie winogron z możliwymi zmianami na skórze i obecnością owrzodzeń troficznych. Żyły w żylakach kończyn dolnych są duże, kręte, wypukłe i łatwo wyczuwalne.
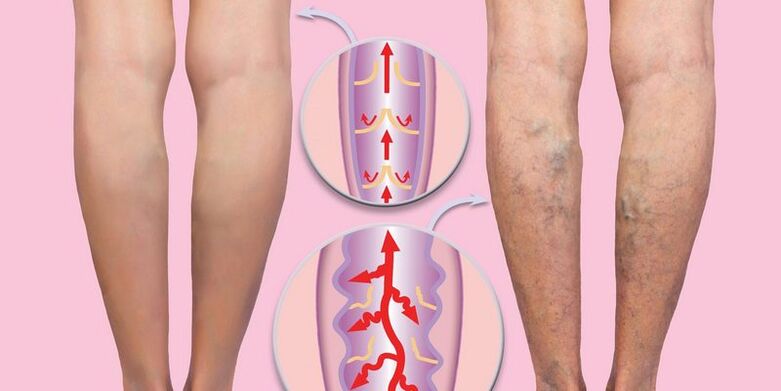
Żylaki siatkowe
Jedną z form manifestacji żylaków są pajączki lub pajączki na nogach – tzw. żylaki siatkowate. Wiele osób często nie zwraca uwagi na pojawienie się sieci naczyniowych na nogach, uznając to za problem kosmetyczny. Ale to nie jest tylko wada skóry, ale zewnętrzna manifestacja zaburzeń krążenia. Żylaki siatkowe nóg z reguły nie mają wyraźnych objawów żylaków, ale mimo to należy je również leczyć. W przypadku zdiagnozowania żylaków siatkowatych operacja nie będzie konieczna, ale konieczne będą inne metody leczenia.
Powoduje
Choroba rozwija się w przypadkach, gdy obciążenie żył przekracza ich funkcjonalność. W rezultacie stopniowo rozszerzają się w wyniku rozciągania ściany żylnej.
Z jednej strony ryzyko wystąpienia żylaków nóg zależy od siły czynników uszkadzających. Z drugiej strony zależy to od cech genetycznych naczyń żylnych. Struktura ściany żylnej decyduje o jej podatności na działanie czynników uszkadzających.
Główną przyczyną choroby jest dziedziczna predyspozycja. 80% pacjentów ma w rodzinie patologicznie poszerzone naczynia żylne kończyn dolnych.
Kolejnym ważnym i niekontrolowanym czynnikiem ryzyka jest wiek. Po 65 latach żylaki nóg rozwijają się dwukrotnie częściej niż po 35-50 latach.
Innymi najważniejszymi czynnikami ryzyka żylaków są otyłość, długotrwałe stanie lub siedzenie. Zwiększają obciążenie żył kończyn dolnych. Krew żylna w odróżnieniu od krwi tętniczej nie posiada centralnej pompy (serca). Aby przesunąć go w górę, wymagane są regularne skurcze mięśni nóg. Jeśli krew żylna spływa w dół pod wpływem grawitacji, a dana osoba pozostaje w pozycji statycznej przez długi czas, stopniowo rozwijają się u niej żylaki.
U kobiet rozwój i postęp rozszerzenia naczyń żylnych kończyn dolnych może wywołać wzrost hormonalny. Najczęściej ma to miejsce w czasie ciąży. Ciałko żółte w jajniku, a następnie łożysko, wytwarzają duże ilości progesteronu. Hormon ten zwiększa przepuszczalność ściany żylnej. Ponadto zwiększa się objętość krążącej krwi, a masa ciała wzrasta o 10-20 kg, co dodatkowo zwiększa obciążenie żył nóg.
Objawy choroby
W początkowej fazie żylaków nie ma subiektywnych objawów. Pacjenci widzą jedynie rozszerzone żyły. Tworzą defekt estetyczny, ale nie powodują dyskomfortu fizycznego.
Jednak w miarę postępu choroby żyły stają się większe. Stopniowo nie radzą sobie ze swoją funkcją. W miarę rozszerzania się naczynia zastawka nie może już całkowicie zamknąć światła. W rezultacie krew w żyle przepływa w przeciwnym kierunku pod wpływem grawitacji. Gromadzi się w naczyniach i je rozciąga. Płynna część krwi żylnej wydostaje się przez ścianę żyły do otaczających tkanek miękkich kończyn dolnych, powodując puchnięcie nóg.
Cechy kliniczne sugerujące, że obrzęk nóg jest związany właśnie z żylakami, a nie z inną chorobą:
- Objawy nasilają się w godzinach popołudniowych, pod wpływem długotrwałego stania lub siedzenia;
- zmniejszenie lub ustąpienie objawów następuje pod wpływem aktywności fizycznej lub długotrwałego przebywania w pozycji poziomej.
U większości pacjentów objawy żylaków nasilają się latem, ponieważ przy wysokich temperaturach otoczenia zmniejsza się napięcie żył. Zimą zwiększa się ton, żyły zwężają się, co poprawia ich funkcję.
Inne częste skargi pacjentów z żylakami:
- swędząca skóra;
- ból, pieczenie, mrowienie w nogach;
- drgawki;
- zmęczenie nóg;
- swędząca skóra.
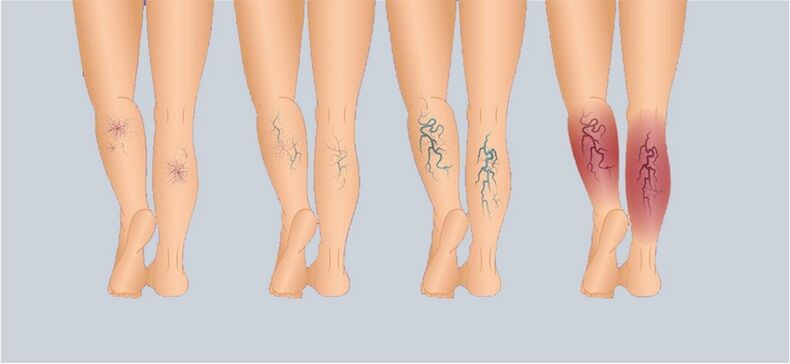
Podczas badania pacjenta flebolog określa obiektywne objawy. Na podstawie wyników obiektywnej diagnostyki dzieli żylaki na jedną z sześciu klas:
- C1 – określa się teleangiektazje lub żyły siatkowate.
- C2 – flebolog widzi poszerzone żyły odpiszczelowe.
- C3 – nogi pacjenta puchną.
- C4 – zmiany troficzne pojawiają się na skórze kończyn dolnych. Są to przebarwienia, egzema, silna bladość, zgrubienie skóry nóg, wypadanie włosów.
- C5 – flebolog stwierdza wygojony wrzód.
- C6 – aktywne (otwarte, często nie gojące się) owrzodzenia troficzne kończyn dolnych.
To są właśnie klasy, a nie etapy, więc nie ma ich sekwencyjnego przepływu. Wszelkie objawy mogą być pierwszą manifestacją choroby. Literze C przypisano również literę S lub A, co oznacza obecność lub brak subiektywnych objawów (ból, pieczenie itp. ).
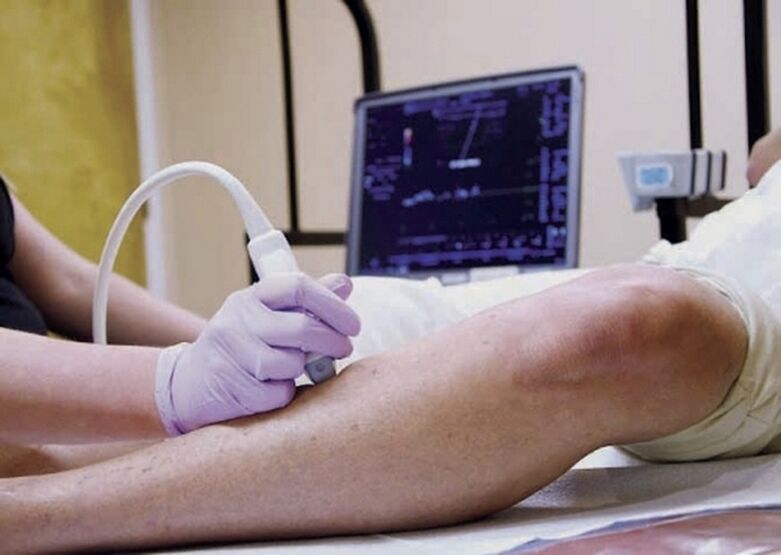
Diagnostyka
Flebolog zawsze rozpoczyna diagnozę od badania klinicznego pacjenta. W większości przypadków nie ma problemów z ustaleniem diagnozy: rozszerzone żyły na kończynach dolnych są widoczne gołym okiem i dostępne do badania palpacyjnego (palpacyjnego).
Aby wyjaśnić diagnozę choroby żył (żylaków), wymagane są badania instrumentalne. Flebolodzy stosują ultradźwięki, flebografię (prześwietlenie z kontrastem). W klinikach zamiast flebografii stosuje się mniej inwazyjną, a jednocześnie bardziej informatywną diagnostykę żylaków za pomocą tomografii komputerowej lub rezonansu magnetycznego. Tomografia komputerowa, w przeciwieństwie do prześwietlenia rentgenowskiego, umożliwia wstrzyknięcie kontrastu do żyły łokciowej, a nie do badanej żyły. MRI jest dość pouczające nawet bez kontrastu.
Główną instrumentalną metodą diagnostyczną stosowaną u większości pacjentów jest badanie ultrasonograficzne. Skanowanie dupleksowe z dodatkowym wykorzystaniem trybu Dopplera pozwala nie tylko szczegółowo zbadać i zmierzyć naczynia żylne, ale także ocenić charakterystykę przepływu krwi: jego prędkość, kierunek, nasilenie refluksu (odwrotnego odpływu krwi żylnej).
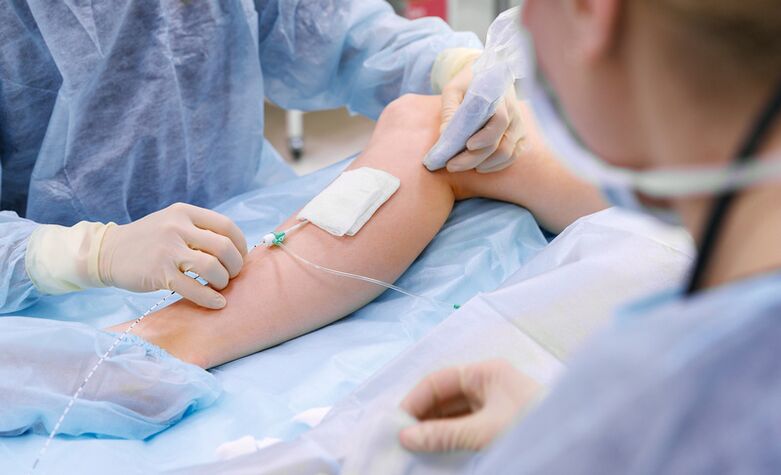
Jak leczyć żylaki kończyn dolnych?
W przypadku rozpoznania żylaków leczenie zależy od wielu czynników – postaci i rodzaju choroby, etapu jej rozwoju, obecności współistniejących problemów zdrowotnych oraz wieku pacjenta. Przy ustalaniu taktyki leczenia bierze się pod uwagę wszystkie te czynniki – w zależności od nich pacjentowi można zaproponować leczenie zachowawcze (leczenie żylaków bezoperacyjnie), małoinwazyjne techniki chirurgiczne lub radykalną operację.
Jak wykonuje się laserową obliterację żylaków?
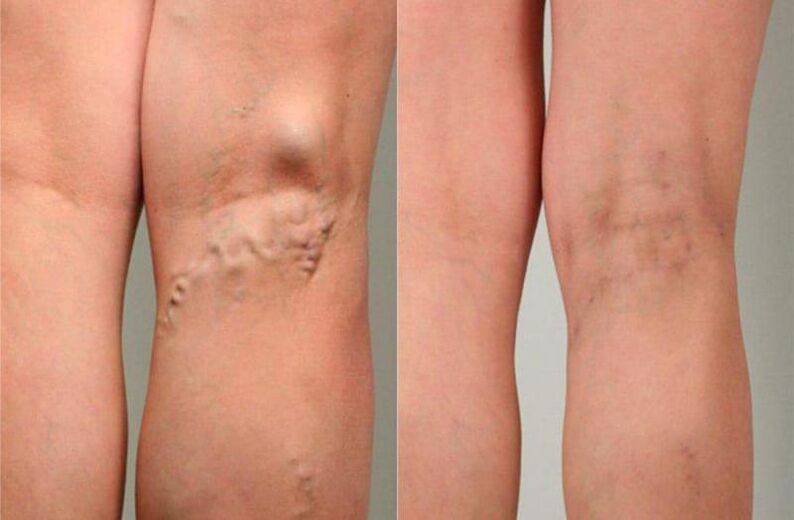
Najskuteczniejszą i minimalnie inwazyjną metodą jest obecnie laserowe leczenie żylaków.
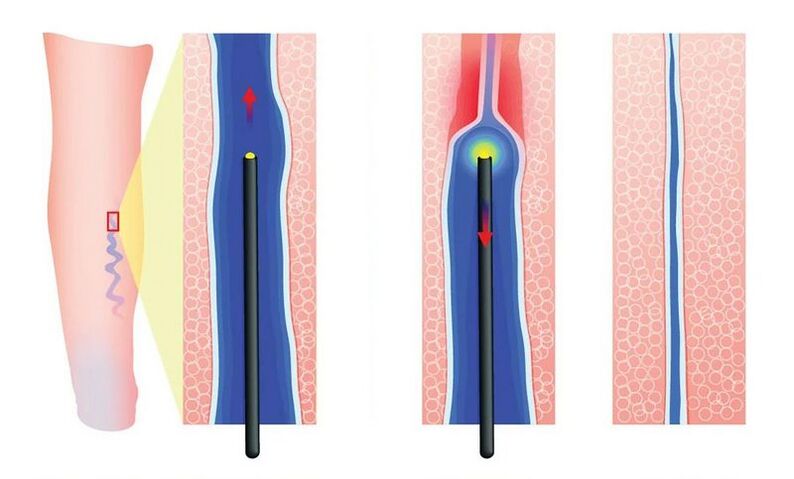
W przypadku żylaków na nogach leczenie nie bez powodu nazywane jest minimalnie inwazyjnym. Podczas zabiegu nie wykonuje się ani jednego nacięcia, ponieważ sprzęt pozwala na wykonanie wszystkich niezbędnych manipulacji poprzez małe nakłucie specjalną igłą. Urządzenie laserowe ma określoną długość fali, określone parametry impulsu i określoną moc. To właśnie sprawia, że zabieg laserowego leczenia żylaków jest maksymalnie skuteczny.
Podczas laserowego leczenia żylaków wykorzystuje się specjalny światłowód, który specjalista wprowadza w główny pień żylaka. Po zidentyfikowaniu dotkniętego obszaru przeprowadza się koagulację - sklejanie ścian żył. Na tym właśnie polega istota laserowego usuwania żylaków. Zabieg jest w pełni kontrolowany (USG), dlatego efekt przeprowadzany jest tylko na dotkniętych obszarach, nie wpływa na otaczające tkanki. Za pomocą koagulacji laserowej osiąga się niezbędny efekt terapeutyczny - dotknięta żyła nie jest już zaangażowana w pracę.
Zalety laserowego leczenia żylaków:
- Operacja odbywa się bez nacięć;
- Na skórze nie pozostają żadne ślady (blizny, blizny, ślady usuniętych żył);
- Czas trwania laserowego leczenia żylaków nie przekracza 30 minut;
- Minimalny zespół bólowy (ponieważ nie ma poważnego traumatycznego wpływu na tkankę);
- Niskie ryzyko powikłań pooperacyjnych;
- Nie ma konieczności spędzania kilku dni w szpitalu – po kilku godzinach można już samodzielnie wrócić do domu;
- Szybkie i łatwe odzyskiwanie (24 godziny);
- Szerokie zastosowanie – laserowe usuwanie żylaków można wykonywać u pacjentów w różnym wieku, także u osób starszych, z problemami z tym związanymi;
- Ryzyko nawrotu jest mniejsze niż 6%.
Przygotowanie przedoperacyjne do laserowego leczenia żylaków
Aby laserowe leczenie żylaków przebiegło bez powikłań, konieczne jest wysokiej jakości przygotowanie przedoperacyjne, podczas którego nie tylko uzyskasz poradę wiodącego chirurga i zostaną przeprowadzone wszystkie niezbędne procedury diagnostyczne, ale także zbadany zostanie ogólny stan somatyczny żylaków. osoba jest oceniana. Jest to konieczne do terminowej korekty stanu przed operacją. Dodatkowo pacjent jest badany przez terapeutę i anestezjologa w celu indywidualnego doboru świadczeń anestezjologicznych.
Postępowania diagnostyczne przed operacją żylaków:
- Ogólne badanie kliniczne (badania krwi i moczu);
- EKG;
- Rentgen klatki piersiowej;
- USG Doppler żył
Okres pooperacyjny po laserowym usunięciu żylaków
Po leczeniu żylaków laserem nie jest wymagany długi pobyt w szpitalu. Tak krótki okres pooperacyjny wiąże się z zabiegiem minimalnie traumatycznym, ponieważ podczas operacji nie wykonuje się nacięć. Dzięki temu pacjent tego samego dnia wraca do domu.
Najważniejszym warunkiem zapewnienia szybkiego i wysokiej jakości powrotu do zdrowia po laserowym leczeniu żylaków jest noszenie pończoch uciskowych. Specjalną bieliznę dobiera lekarz prowadzący - z reguły jest to dzianina o II klasie ucisku, ale w każdym przypadku wiele zależy od indywidualnych cech pacjenta. Jest to konieczne, aby zapobiec powikłaniom i nawrotom. Aby poprawić elastyczność ścian żył, zaleca się przyjmowanie specjalnych leków.
Nie są wymagane żadne większe ograniczenia aktywności i pacjent może kontynuować normalną aktywność, należy jednak przez kilka tygodni unikać intensywnej aktywności fizycznej (w tym sportu) i gorących kąpieli.
Przeciwwskazania do laserowego usuwania żylaków
Jak w przypadku każdego rodzaju interwencji chirurgicznej, laserowe leczenie żylaków wymaga jasnych wskazań. Istnieją również pewne przeciwwskazania, których obecność dyskwalifikuje z operacji.
- Ciąża;
- Choroby krwi (zaburzenia krzepnięcia);
- Duża średnica dotkniętych żył (ponad 20 mm);
- Pewna struktura żył (grube ściany, kruche ściany);
- Zakrzepy;
- Choroby zapalne żył (zakrzepowe zapalenie żył);
- Poważne choroby narządów wewnętrznych.
- Choroby onkologiczne są przeciwwskazaniem względnym – każdy przypadek omawiany jest na konsultacji z udziałem lekarza onkologa.
Ulga w bólu podczas leczenia żylaków
Niektórzy ludzie boją się bólu, dlatego nie spieszą się z szukaniem pomocy u flebologów. Ale w rzeczywistości nie masz się czego bać. W każdej klinice flebolodzy wykonują wszelkie inwazyjne manipulacje i operacje przy odpowiednim znieczuleniu. Zabieg będzie całkowicie bezbolesny.
Co więcej, po zabiegach laserowych zwykle nie występuje znaczący ból, nawet po ustąpieniu znieczulenia. Trzy czwarte ankietowanych przyznaje, że nawet nie zdawała sobie sprawy, że przeszła operację. Tylko niewielka liczba osób po leczeniu musi przyjmować leki przeciwbólowe. Zwykle nie ma potrzeby stosowania leków, a rekonwalescencja trwa tylko 2-3 dni.
Skleroterapia żylaków
Inną powszechnie stosowaną małoinwazyjną metodą leczenia jest skleroterapia. Flebolog wstrzykuje do żyły substancję, która uszkadza śródbłonek, wewnętrzną warstwę ściany żyły. W rezultacie skleja się i rośnie razem. Chociaż żyła nie znika fizycznie, przepływ krwi żylnej zatrzymuje się.
Do skleroterapii stosuje się detergenty w postaci roztworów lub pianki. Skleroterapię piankową uważa się za skuteczniejszą, szczególnie w usuwaniu światła żyły odpiszczelowej dużej i jej dopływów.
Przeciwwskazania do skleroterapii:
- skomplikowany przebieg patologii;
- choroba zakaźna;
- długi odpoczynek w łóżku;
- alergia na sklerozant.
Skleroterapia piankowa jest przeciwwskazana u pacjentów z przetrwałym otworem owalnym, ubytkiem w przegrodzie międzyprzedsionkowej lub międzykomorowej.
Flebolodzy zazwyczaj nie stosują skleroterapii w okresie laktacji, ciąży, chorób krwi, zakrzepicy żył głębokich czy wysokiego ryzyka powikłań zakrzepowo-zatorowych.
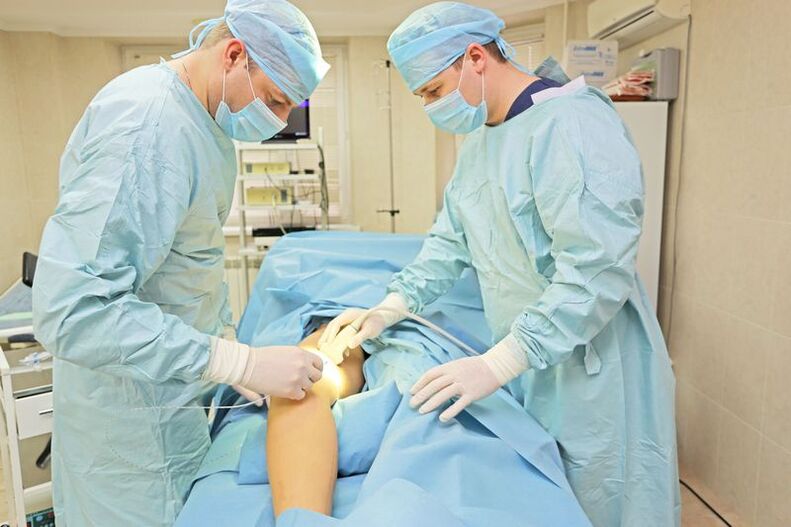
Operacja żylaków kończyn dolnych
Radykalne zabiegi chirurgiczne żylaków przeprowadza się w przypadku rozległej, zaawansowanej choroby i obecności powikłań. W takich przypadkach tylko operacja żylaków pomoże poradzić sobie z chorobą.
Z reguły metodą z wyboru jest flebektomia – chirurg usuwa rozszerzoną żyłę. Operacja wymaga jasnych wskazań, a w wielu przypadkach jest po prostu konieczna – dla utrzymania jakości życia i zapobiegania śmiertelnym powikłaniom.
Współczesne możliwości leczenia chirurgicznego są znacznie delikatniejsze niż w XX wieku. Chirurdzy wykonują większość operacji poprzez minimalne nacięcia. Powikłania po leczeniu chirurgicznym są rzadkie. Pełny powrót do zdrowia następuje po 1-2 tygodniach. Może być konieczne przyjmowanie leków przez kilka dni, aby złagodzić ból.
Chirurdzy stosują następujące opcje leczenia:
- Rozbiórka– chirurg usuwa naczynie żylne za pomocą striptizerki. Wykonuje minimalne nacięcia na początku i na końcu żyły. Następnie chirurg usuwa go przez jedno z nacięć za pomocą specjalnej sondy.
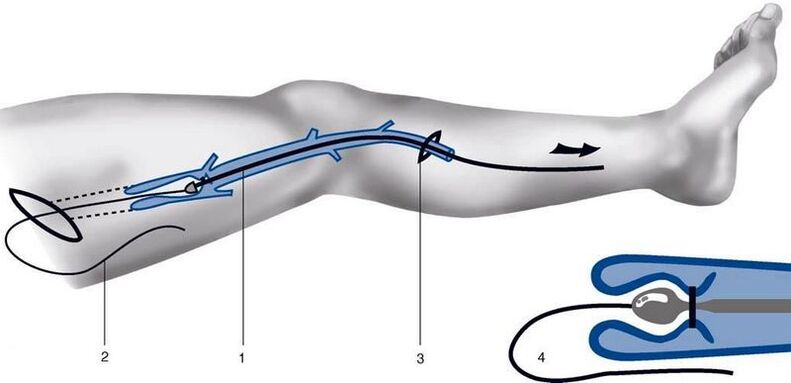
- Kriostriping– możliwość leczenia przez jedno nacięcie. Chirurg wprowadza sondę i przepuszcza przez nią ciekły azot. Następnie jest usuwany wraz z naczyniem.
- Mikroflebektomia– chirurg usuwa naczynie za pomocą fleboekstraktora poprzez cienkie nakłucie. To narzędzie przypomina hak.
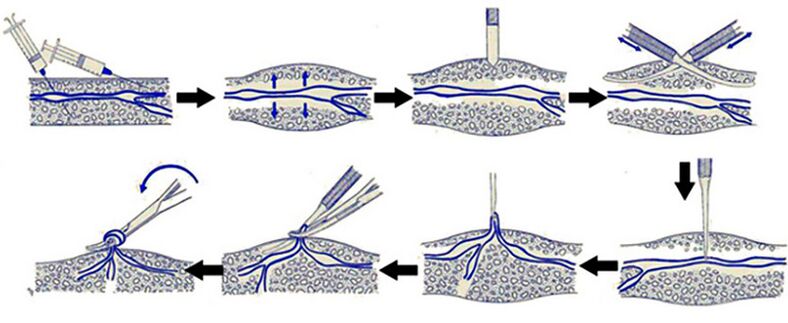
- Crossektomia– stosowany w leczeniu powikłań, takich jak zakrzepowe zapalenie żył. Chirurg przecina pień żyły odpiszczelowej wielkiej, krzyżuje i podwiązuje dopływy.
Techniki małoinwazyjne
Leczenie laserowe można nazwać niechirurgicznym leczeniem żylaków kończyn dolnych, ponieważ minimalny uraz związany z zabiegiem sprawia, że technika ta jest minimalnie inwazyjna.
Jeśli jednak z jakiegoś powodu takie leczenie jest dla Ciebie przeciwwskazane, możemy zaproponować inne możliwości leczenia żylaków bez operacji, np. terapię zachowawczą.
Terapia zachowawcza, czyli niechirurgiczne leczenie kończyn dolnych, może być również prowadzona jako profilaktyka, aby zatrzymać rozwój choroby we wczesnym stadium.
Leczenie bez operacji obejmuje:
- Przyjmowanie leków różnych grup (poprawa elastyczności ścian żył i aparatu zastawkowego, poprawa właściwości reologicznych krwi);
- Stosowanie maści;
- Fizjoterapia (drenaż limfatyczny, hirudoterapia);
- Noszenie pończoch uciskowych.
Leczenie to ma charakter wyłącznie objawowy. Nie eliminuje patologii, a jedynie pomaga żyć z nią mniej lub bardziej komfortowo. Według współczesnych zaleceń leczenie zachowawcze uważa się za właściwe jedynie w przypadku przeciwwskazań do leczenia małoinwazyjnego lub operacyjnego oraz w okresie karencji.
Zapobieganie żylakom nóg
Zwróć uwagę na profilaktykę chorobową, aby nie musieć korzystać z usług chirurgów. Profilaktyka żylaków nóg obejmuje przede wszystkim zachowanie równowagi pomiędzy aktywnością fizyczną i odpoczynkiem. Jest to szczególnie ważne w przypadku osób, których aktywność zawodowa wiąże się z długotrwałym staniem lub siedzeniem. Odpowiednia aktywność fizyczna i odpowiedni odpoczynek zapobiegają gromadzeniu się krwi w żyłach i tym samym ich rozszerzaniu.
Ponadto zapobieganie żylakom nóg jest następujące:
- Monitoruj swoją wagę, aby uniknąć dodatkowego obciążenia nóg – dieta na żylaki nóg powinna być bogata w witaminę C, owoce morza i żywność zawierającą błonnik roślinny;
- Ogranicz czas chodzenia w szpilkach i butach ze zbyt wąską cholewką, aby nie zakłócać krążenia krwi;
- Przy pierwszych objawach żylaków należy nosić odzież uciskową (pończochy, rajstopy, podkolanówki);
- Przynajmniej raz w roku odwiedzaj flebologa – jeśli żylaki zostaną wykryte w odpowiednim czasie, leczenie będzie znacznie skuteczniejsze i łatwiejsze.
Zabieg jest bezpieczny, niezawodny, bezbolesny i minimalnie traumatyczny.
